摘要:口腔疾病与面部肿胀看似不相关,实则存在紧密的病理关联。牙周炎作为最常见的口腔感染性疾病,其引发的面部肿胀不仅影响外观,更可能预示着深层组织破坏与全身健康风险。这种肿胀的形成...
口腔疾病与面部肿胀看似不相关,实则存在紧密的病理关联。牙周炎作为最常见的口腔感染性疾病,其引发的面部肿胀不仅影响外观,更可能预示着深层组织破坏与全身健康风险。这种肿胀的形成机制复杂,涉及微生物侵袭、免疫应答、解剖结构特征等多重因素,需要从病理学角度深入剖析。
感染扩散与组织破坏
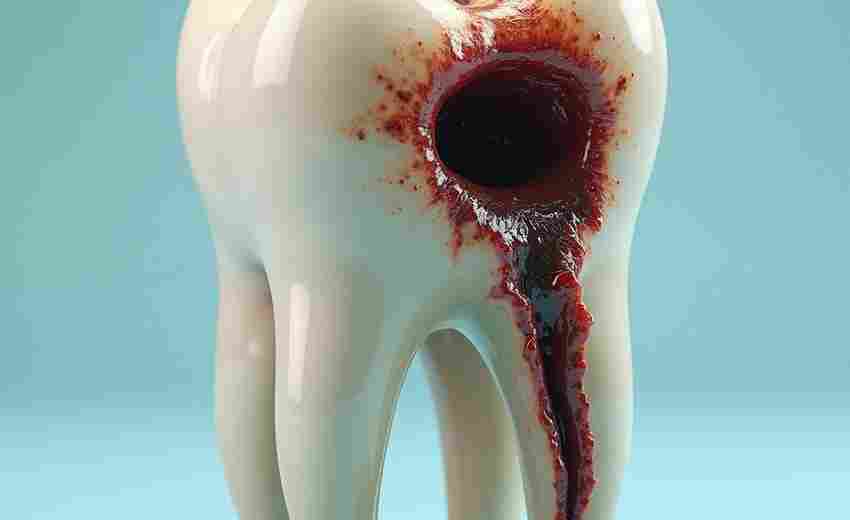
牙周炎引起的面部肿胀本质上是炎症反应失控的直观表现。当牙周袋内的细菌突破局部防御屏障,牙龈卟啉单胞菌等病原体分泌的胶原酶、蛋白酶等毒素会溶解结缔组织基质,导致炎症向深层间隙扩散。一项针对颌面间隙感染的临床研究发现,约68%的面部肿胀病例源于牙源性感染,其中牙周脓肿占比达42%。这种破坏过程往往伴随脓液积聚,形成压力梯度推动感染向颌面部软组织蔓延。
解剖学特征加剧了感染的扩散风险。颌面部筋膜间隙的疏松结缔组织为细菌迁移提供了天然通道,例如下颌磨牙区的感染可沿咬肌间隙扩散至颊部,上颌前牙区的感染易侵入眶下间隙。临床案例显示,80岁患者因尖牙根尖炎症导致的面部肿胀,经切开引流后排出脓血性分泌物达5ml,证实了感染扩散与组织破坏的直接关联。
免疫应答与炎症介质
机体对牙周致病菌的免疫反应是引发肿胀的核心机制。牙菌斑中的脂多糖(LPS)激活TLR4受体后,促使巨噬细胞释放肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)等促炎因子。实验数据显示,牙周炎患者血清IL-6浓度可达健康人群的3-5倍,这些细胞因子引发血管通透性增加,导致组织液外渗形成水肿。
过度炎症反应造成恶性循环。中性粒细胞在吞噬细菌时释放的活性氧簇不仅损伤病原体,也会破坏宿主细胞。动物实验表明,牙龈卟啉单胞菌感染可上调血管内皮生长因子(VEGF)表达,促进微血管增生与渗出。这种病理过程解释了为何部分患者即使及时清除感染源,面部肿胀仍会持续数日。
解剖结构与传播路径
颌面部特殊的解剖结构决定了感染扩散的路径特征。牙槽骨板作为天然屏障,其吸收破坏后形成微生物入侵的突破口。三维影像学研究显示,牙周炎导致的骨缺损区域与肿胀发生部位存在空间对应关系,下颌骨颊侧骨板厚度小于1mm时,感染穿透风险增加67%。
筋膜间隙的连通性加速肿胀范围扩大。上颌窦底与牙根尖的解剖毗邻关系,使得上颌磨牙感染易引发上颌窦炎伴面部肿胀。临床统计表明,约30%的上颌窦炎病例存在牙源性感染因素,其中19%表现为颧部弥漫性肿胀。这种解剖特点导致的面部肿胀常伴有鼻塞、眶周压痛等复合症状。
并发症与全身影响
面部肿胀往往标志着感染突破局部限制。牙周致病菌进入血液循环后,可引发全身炎症反应综合征。研究发现,牙周炎患者发生菌血症的概率是健康人群的4.3倍,其中牙龈卟啉单胞菌的全身播散与C反应蛋白水平升高显著相关。
这种全身性影响可能加剧局部肿胀。糖尿病患者并发牙周感染时,高血糖状态抑制中性粒细胞功能,导致感染控制延迟。临床数据显示,糖尿病患者的牙周脓肿肿胀消退时间比非糖尿病患者延长2-3天,且更易发展为蜂窝组织炎。